
60万/日接種と五輪中止でも秋に緊急事態宣言?〜医療逼迫が解決しない本当の理由〜
オリンピックに関係なく10月になっても緊急事態宣言?!
緊急事態宣言が明日以降も延長されるが、5/29現在の人口あたりの感染者数は未だに日本は、ワクチン接種が進んでいるとされている各国よりも低い。
現在でも7日間の新規感染者数100万人あたり日本210人、米国443人、英国302人だ。

それでも緊急事態宣言が解除できない理由は、延々と継続する医療機関の逼迫状態だ。
1月14日、官邸で菅義偉首相と医療関係諸団体が意見交換会を開いていた際に、日本医師会中川会長自らがコロナ患者の医療機関の受け入れ努力の必要を首相に提言し新型コロナ感染症患者受入病床確保対策会議が発足している。(寿司デートしているだけではない)
この会議体がどのように機能したのかは報道されないが先程のNHKのサイトからデータを取ってグラフにしてみると、2回目の緊急事態宣言で全国で1000床増え、さらに3回目を出す状況になって一気に2000-3000床増床されている。

但し、それでも10%強増えただけ、北海道に至っては、この緊急事態においてすら対応病床は1863から1809に減っている。
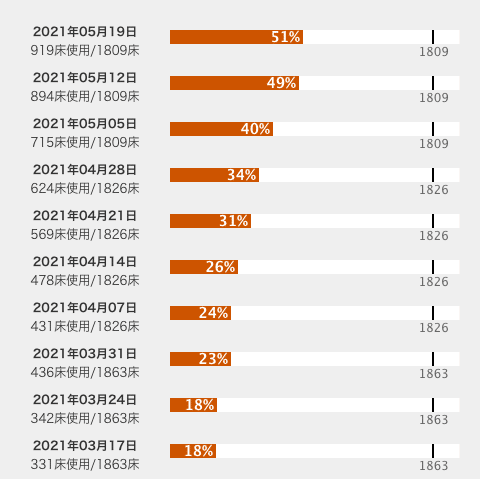
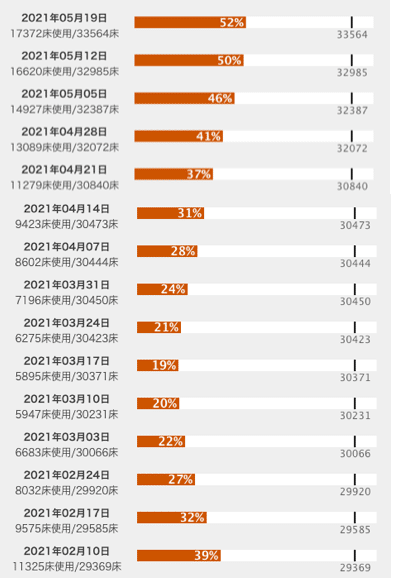
結果、変異種の感染力増に伴う感染者数の伸びに追いついておらず病床使用率はいまだ高止まりの上昇傾向。
最近、オリンピック開催の是非に関係して、東大の仲田准教授の分析が紹介されているが、ワクチン接種は順調に一日60万ペースで進んだとしても、人流増加傾向が続くと10月中旬で新規感染者数数は1000人規模になる。オリンピックを中止にしたとしても、800人だ。
この数字が事実であれば現在の病床数の状況が大きく変わらなければ、オリンピック開催に関わらず、10月の秋になっても東京都は緊急事態宣言下にいることになる。
*この分析は英国株1.3倍の感染力を前提としておりむしろ保守的だ。さらに感染力と重症化リスクの高いインド株(英国株の1.5倍、従来型の2倍)やさらに危険なハイブリッド株に置き換わっていくと、より多くの感染者数増加のケースが想定される。
要するに、このコロナ禍の医療逼迫の状況を改善できない限り、感染者数や結果としての死者数は数10分の1に過ぎなかったとしても、G7各国と中国が通常の経済成長軌道に戻っている中、医療緊急事態回避のために日本だけが新型コロナ発生後2年近く経っても市民生活が制限されている可能性があるということだ。(そしてオリンピック開催が不満爆発のスケープゴートにされているだろう)
地域医療改革の狭間で起きた病床はあるのに連携できない現実
コロナ禍以前から全国に病院は8,203機関もあり、人口1,000人あたりの病床数は13.2と世界一である日本の医療が何故このように脆弱なのか?
これが12月に入り第3波が囁かれだした頃の私の疑問だった。
自分なりに分析した結論を昨年末Newsweekに寄稿したが、要するに民間病院に依存する医療体制で、医療資源が分散して存在し、高度医療や緊急事態の地域医療連携ができないという構造的な課題だった。
36兆円にも及ぶ社会保障費を抑えるために民間病院の利益率は2-3%程度になるように診療報酬は低く押さえられている。海外旅行中に、入院して保険に入っていなかった場合100万円近くの高額請求がくることはザラだが、日本の医療コストは、海外と比べ低く押さえられている。さらに皆保険制度によって、患者の実質負担は少なく「医療へのアクセス」は抜群に良い。
とはいえ、高齢化に伴い、この皆保険制度のコストが年々、採用している全ての国家の負担となっている。皆保険と医療アクセスの良さを残しつつ、病床を削減し稼働率を上げ地域医療の効率化を図るというのは、これは高齢化に悩む先進国共通の課題だ。各国政府も医療コストのかかる病院から退院させて自宅療養させ病床数を減らしている。(海外でも、ドイツ、フランスなどで、病床削減していたため政府が批判を浴びたが、財源の問題でやむを得ない)


池上彰氏の番組「誰に文句言えばいい?!徹底解説SP」で、医療が逼迫する中、さらに病床削減のために予算つけて推進していたと批判していたが、誤解を招く内容だ。
また去年11月、コロナの第3波が来ている時に「病床削減支援給付金」が以前より決まっていたため実施された。
日本の医療は、戦後民間病院が病床を持つことで構成されてきたので、それら中小病院の病床は削減し、中長期的に地域医療の中核病院との役割分担を明確にするという方針で近年の医療行政は展開されてきた。この改善修正はコロナ禍に関係なく不可欠だ。
コロナ禍において、このような民間病院には呼吸器の専門家も感染症の専門家もいない。また患者を受け入れたら、ゾーニングが必要なため一般患者数は減り、かつ多くの看護師などの医療資源を必要とするため病院収益は100%悪化する。
海外では、大学病院などが積極的に受け入れたが、地域医療の中核を担う特定機能病院は本来の通常医療の緊急手術も多く、固定費の人件費も大きい。一般外来を受け入れられない状態になると一気に即赤字の状態になる。
「コロナ患者を受け入れると一般の外来患者、入院患者、手術数が減り、病院にとっては収益減を招く可能性が高い。一般に医療機関は人件費の支出が収入の半分近くを占め、固定費過多の状況にある。コロナ患者を受け入れることで収益が減少すれば、大病院を含め多くの医療機関は即赤字の危機に陥ります」
結果、全国で87病院ある「特定機能病院」の重症者受け入れ数は「10人以上」6、「4人以下」が62、受け入れゼロが22病院(1/13の塩崎元厚労大臣のメルマガ)に3度目の緊急事態宣言発出時も留まっていた。
医師には応召義務があっても、医療機関には受け入れ義務はなく、政府に命令権はない。診療報酬が高い急性期病院でも受け入れを拒否し救急患者の搬送先が見つからない「たらい回し」と同じ現象が、コロナで頻発する。
「上り」の連携について考えます。中等症の患者を受け入れる病院で患者が重症化した場合、重症患者を受け入れてくれる病院が見つからなければ患者の治療は困難になってしまいます。その結果として、当該の病院では積極的に中等症の患者を受け入れることが困難になります。
「下り」の連携については、軽快した患者が行き場を失って高機能病院に留まりつづければ、新規の重症患者を受け入れることができなくなります。そうなれば「上り」の連携もできなくなってしまうでしょう。こうした結果として、多くの地域で病床の逼迫が起こってしまったのです。
結果、自宅「療養」のまま、容態急変で亡くなる方が出てくる。
中小病院が多く、医療スタッフが分散する日本。危機を乗り切るには公立病院や大病院に医療資源を集中すべきだった。だが今も「薄く広く」の非効率な運用が続く。医療の無駄を放置し改革を先送りした代償を、いま払っている。
分散された病院にお願いベースで、5床、10床と状況を見ながら増床をお願いしているので結局、わずかづつしか増やせない。病院間連携も、スタッフが電話をかけまくる非効率なもの。そしてもはや、人流抑制に実効性のない緊急事態宣言の延長をし、感染者の減少を祈るしかないところまで追い詰められている。感染者が一日数10人増えただけでも、全国がステージIII. もしくはステージIV.相当となり全国に緊急事態宣言もしくはまんえん防止等の重点措置を出さざるを得なくなる。
患者集約専門病棟と広域連携が答えだった
無症状、軽症から重症まで様々な症状があり、かつそれが急変する新型コロナに対しては、症状に応じた迅速な処置(ステロイドや酸素吸入)が重症化や死亡を避けることができる。また感染対策や、使用するECMOの稼働効率から考えると患者を集約させ、大規模専門病棟で対処するのがベストなことは今はわかっている。
東京都は小池都知事の指示で、広尾病院を新型コロナ専門病院にするなど
都立病院、公社病院14病院で600床を増やした。
また東京都は東京消防庁がハブとなって、広域の病院間連携の仕組みを整えている。
都は、都内の医療圏域ごとに「地域救急医療センター」を整備し、この地域救急医療センターは、救急隊が5医療機関に要請、もしくは20分程度搬送先が決まらない場合に、救急隊と並行して、受入先の調整を行う。この地域救急医療センターによる調整でも患者受入が困難な場合は、東京消防庁に配置された「救急患者受入コーディネーター」が、東京都全域で調整を行うことになっている
「救急隊による5医療機関への受入要請、もしくは選定開始から20分以上経過しても搬送先医療機関が決定しない場合は、新型コロナ疑い地域救急医療センターが必ず受け入れる」
このあたりの病床確保と地域内の救急医療連携が、
東京都の病床使用率が安定的に50%を下回り、

大阪府と比べてここ1ヶ月毎日20人近く死者数が少ない要因となっていると推定される。
累計感染者数はほぼ同じでも、東京でコロナに感染しても死亡する確率が大阪のの約半数とデータは示している。東京でコロナに罹っても大阪の倍近いの確率で助かるのだ。

アメリカ、イギリスの有事の一時的コロナ専用病院対応
アメリカでも、当初のトランプ大統領や一部の国民の事態の軽視から、
ニューヨークなどの大都市で一日2万人規模の感染者等深刻なパンデミックが発生した。
「(今後)11万のベッドが必要になるだろう。それに対し現在は5万3000。
3万7000床のICUが必要になるが現在は3000。45日という期間で行うのは難しいが、だから何だ?ここはニューヨークだ」“So what? This is New York. “(2020.3のクオモ知事の会見)
ニューヨーク州のクオモ知事は州内の病院に最低でも50%以上ベッド数を増床させる緊急命令を発令。さらに、州内の8か所に臨時病院の設置を発表。3週間で9万床のベッドを確保。その後、第2波でも、第1波で設置したあと閉鎖していた臨時病院を再開させ、医療崩壊を起こさず対応している。
石川医師「(ニューヨークの)病院でコロナ、コロナで大変だという雰囲気はもうないですね。少し患者さんが増えてきたから、また1つICUを開けようかという感じで」
初動で楽観視して多くの死者を出したイギリスだが、有事との認識に至ってからの対応は早かった。
1週間程度の短期間で、国内の医療体制をコロナ対応へとシフトさせ、コロナ専用病床の確保、ICUの増床、さらに、コロナ専用仮設病院を全国に設けた。
英国や米国などは、通常医療とコロナ診療の両立といった目的を持って、公共施設などを改装した「一時的コロナ専用病院(Temporary Hospitals)」を設置しました。これは、中国・武漢で1000床規模の一時的コロナ専用病院が約10日で建設され、感染者の治療に大いに役立った教訓を反映した政策です。英国では「ナイチンゲール病院」と呼ばれる一時的コロナ専用病院が7つ造られました。米国でも第1波の際に、ニューヨークのセントラルパークに68床の野営病院が開設されるなどしました。
クオモ知事が様々な対応が可能であったのも、州議会が2020年3月に付与した緊急権限があったからだ。知事が議会の審議を経ずにコロナ対応に必要な行政命令を下すことを可能にする特例措置だ。マスクの着用や隔離期間の義務化など、感染状況に応じて知事が議会を審議を待たずに100近くの命令を下してきた。
有事という認識で国主導で、大規模施設で主に軍が対応するという答えは、ワクチンにおいても同じ世界の常識だ。
官邸主導の有事対応意思は何故、毎回かき消されるのか
にもかかわらず日本は、まず平時の前提で法制度を変えることに抵抗し、全国に分散されたリソース(医療資源、自治体)に中央官庁が丸投げし、どうしようもなくなってから官邸がリーダーシップを取り混乱する。
このパターンが、昨年以来、給付金、病床確保、ワクチン予約接種、全てで繰り返されている。
今回のコロナの中で、やはりそうした医療関係者に対しての政府の権限というのは現在、お願い、要請ベースでしかなかなかないというのがこれ現実です。(第3回の緊急事態宣言発出時の総理記者会見)
実は、昨年第1波が終わった時に、見直しの機運はあったという。
去年6月に、自民党の武見敬三参院議員や塩崎恭久衆院議員が僕のところに来て、「今の日本の感染症法(1997年制定)は、100年以上前に制定された伝染病予防法(1897年制定)を土台にしたもので、内容が極めてあいまい。抜本的に改革しなくてはならない。田原さんからも安倍首相にそのように伝えて説得してほしい」と言った。(田原総一朗)
しかし、こうした課題は当然認識されていた。昨年7月には厚労省はコロナ患者数の予測に基づく医療体制の確保のための計画を公表し、また、8月には自民党の行革本部(塩崎恭久本部長)やガバナンス小委員会(武見敬三委員長)は、感染症法の改正を提案した。具体的には、厚労大臣と知事に重症患者等の受け入れ要請・命令権限等を司令塔として付与し、広域調整可能な体制の構築、重症患者受け入れなどの情報を積極的に公開するような画期的な制度が盛り込まれていた。(渋谷健司氏)
感染症法の改正は、厚生労働省が大反対していた。僕は「よし、わかった」と、8月3日に首相へ電話したところ、内閣総理大臣補佐官(当時)の今井尚哉さんが出て、「田原さん、実は今、安倍首相の体調が悪いんです」と。そして8月28日に辞任を表明し、結局、安倍元首相の任期中には抜本的な改革はできずに終わった。(田原総一朗)
安倍総理の体調不良が原因か、秋冬の感染拡大はほぼ確実に予測されていたにも関わらず政権移行の混乱期のなか(?)、これらの抜本対策は消えていった。秋の臨時国会でこれらの改正と国が司令塔を果たす法的根拠が整備されていれば、コロナ禍のオリンピック開催を強行するという状況に追い込まれることはなかったであろう。
「ですからこうした緊急事態に対しての対応の法律を改正しなきゃならないと、私自身そこは痛切に感じてます。病院にも、これは国で予算で支援してるところもありますけども、ただ国はそこを、権限はないということです。」
「しっかり平時のときに法律を作っておきたい、このように思っています。」(菅総理)
(昨年末以来、日経の医療に関する調査報道の質が高く、提言も正鵠を射ている。)
幸い、医療従事者のワクチン接種は増えている。医療従事者の感染リスクが少なくなったとすると先程の特定機能病院も積極的に受け入れていくと思われる。確保率の低い国立大学病院は受け入れに消極的であるという汚名を返上したいという意識は強い。
今後団塊ジュニアが後期高齢者となり平均寿命を全うするまで
30年以上、高齢化傾向は益々加速し、国の借金が1000兆円を超えた今財源はなく、感染症に関わらず医療資源の逼迫は続く。
また、今回のようなパンデミックが再来する可能性も少なくない。
とにかく今回のコロナ禍の経験を活かし、国が権限を持って平時と有事の国民の医療体制をどのように再構築していくのかは、コロナ収束後も先送りできない喫緊の課題だ。
写真撮影:末松友幸、新潮社 デイリー新潮より転載
@@@
追記:この記事は下記のnoteで指摘した4つの課題の②医療体制についての解説です。全体像を把握されたい方は下記をご参照ください。

